パーキンソン病に対する幹細胞治療
パーキンソン病に対する幹細胞治療における実際の説明
※以下、動画の和訳になります。
こんにちは。私は運動障害疾患の専門家医で、パーキンソン病に対するマイケル・J・フォックス財団の副代表を務めています。今日は、幹細胞とパーキンソン病についてお話します。研究者たちは幹細胞をパーキンソン病について学ぶために、そしてその治療を発展させるために使っています。早期臨床研究では、パーキンソン病にかかっている人々に幹細胞を使って治療がされました。近い将来、さらに多くの患者さんに試されるでしょう。この領域における研究についていくために、4つの事実をお話しします。

第一に、研究者は幹細胞を作ることが出来ます。幹細胞には様々な種類が存在します。胚、つまり受精卵は、体内であらゆる種類の細胞になることの出来る幹細胞(ES細胞)を含んでいます。大人もまた、皮膚や脂肪、血液のような特定の身体の部位に幹細胞を持っています。ES細胞と違って、大人の幹細胞はあらゆる細胞になることは出来ません。しかし、全く同じ細胞を作ることは出来るのです。つまり、皮膚の幹細胞は、さらに多くの皮膚細胞を作ることが出来ます。そして、血液の幹細胞も、さらに多くの血液細胞を作ることが出来るのです。しかしながら、研究室においては、研究者は大人の幹細胞を新しい異なった種類の細胞にすることが出来るように、再構成出来るのです。それらは、iPS細胞と呼ばれています。例えば、特別な技術を使って、研究者たちは、例えば皮膚の幹細胞を脳の細胞にすることが出来るのです。
二番目に、科学者は病気についてより詳しく学ぶために幹細胞を使います。iPS細胞は、潜在的な治療だけでなく、研究手段でもあるのです。科学者はこれらの細胞を、遺伝子や病気を引き起こす環境要因を研究することで、パーキンソン病をさらに理解することが出来ます。また、潜在的な治療の影響を調べるために使うことも出来ます。
三番目に、幹細胞治療は有望ですが、未だ初期段階にあります。他の新しい治療法と同じく、治療法を広める前に、臨床試験によって幹細胞の安全性と効果を証明しなければなりません。研究者は、投与する正確な幹細胞数と、どのようにして、脳のどこに幹細胞を投与するかを分かっていなければなりません。また、その幹細胞が生きたままか、重篤な副作用を引き起こさないか確認しなければなりません。幹細胞とパーキンソン病の臨床試験は進行中です。しかし幹細胞治療が承認されるまでにさらに多くの仕事が残っています。臨床試験の外では、幹細胞治療をしたい、つまり幹細胞でパーキンソン病の症状を向上させたいと申し出る病院があり、多くは高額な費用のためです。多くのこれらの病院は、皮膚か脂肪細胞を取り、ファクターを混ぜ、血液の中に戻します。臨床試験はこの治療の安全性や潜在的な効果を評価していません。そして、副反応が起こり得るのです。重要な事に、これらの治療はパーキンソン病のための試行、つまり研究者がドーパミンを作る脳細胞を作り、脳に直接投与するためのものとは異なっています。
最後に、幹細胞治療はすべての症状を治療するわけではないかもしれません。もし承認されたら、幹細胞治療は震え、動作の遅さ、こわばりのような運動症状を少なくし、薬の摂取量を減らすかもしれません。しかし、最近の幹細胞試験は主に、脳のドーパミン細胞という運動を司る細胞を取り換える意図で、気分や記憶、睡眠のような非運動症状を助けることはできないかもしれません。また、病気の進行を遅らせたり止めることも出来ないかもしれません。私は、この情報が役立つことを祈っています。

目次
-
- 当院の治療内容
- 幹細胞治療がパーキンソン病に治療効果を発揮する原理
- パーキンソン病に対する幹細胞治療のエビデンス、医学研究、医学論文の紹介
- 幹細胞治療で期待できる体内の効果
- パーキンソン病に対する幹細胞治療における実際の説明
- パーキンソン病の治療内容
- 既存の治療と一般的な治療と比較したメリット
- 幹細胞治療の流れ
- 実際に期待できる症状の改善の例
当院の治療内容
痛みや不安にも配慮した、安心安全な最先端の治療です。
当院では、骨髄幹細胞と造血幹細胞を使ったパーキンソン病の治療を行っています。幹細胞による治療は、自身の骨髄から骨髄幹細胞や造血幹細胞を採取し、再び自身の体内に静脈投与する方法です。幹細胞の採取は入院する事もなく、当日行うことが可能です。
また、当院では医師が患者さんのお宅へ出向く在宅診療も行っています。重症のパーキンソン病の患者さんにも、対応できるのが、当院の強みです。
骨髄幹細胞の採取方法
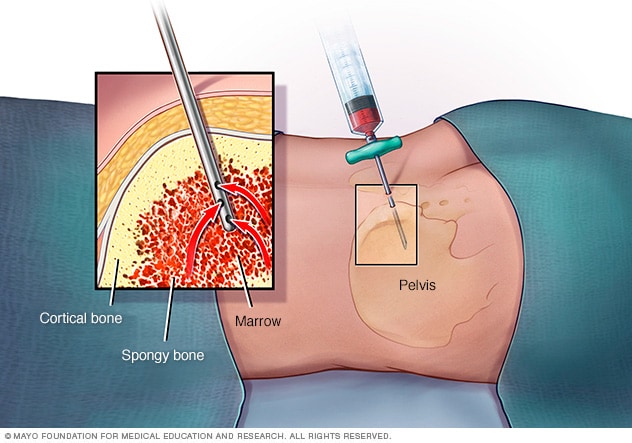
骨髄検査には通常 10 ~ 20 分程度かかります。特に静脈内(IV)鎮静法を受ける場合は、準備と処置後のケアに余分な時間が必要です。
骨髄検査は、針を挿入する領域を麻痺させる局所麻酔のみで行うことができます。特に、局所麻酔を使用した場合、骨髄吸引は短時間ですが鋭い痛みを引き起こす可能性があります。多くの人は、さらに痛みを軽減するために軽い鎮静も選択します。
痛みが心配な場合は、骨髄検査中に完全または部分的に鎮静状態になるように、点滴薬が投与されることがあります。
生検針が挿入される領域にマークが付けられ、消毒剤で洗浄されます。骨髄液 (吸引液) と組織サンプル (生検) は、通常、寛骨の後ろの上部の隆起部 (後腸骨稜) から収集されます。場合によっては、股関節の前部を使用することもあります。
腹部または横向きに寝てもらい、検査部位だけが見えるように体を布で覆います。
通常、骨髄穿刺が最初に行われます。医師または看護師は皮膚を小さく切開し、中空の針を骨を通して骨髄に挿入します。
針に取り付けられた注射器を使用して、骨髄の液体部分のサンプルが採取されます。一時的に鋭い痛みや刺すような痛みを感じることがあります。吸引には数分しかかかりません。いくつかのサンプルが採取される場合があります。
針を刺した部分を圧迫して出血を止めます。その後、その部位に包帯が貼られます。
局所麻酔を行った場合は、10 ~ 15 分間仰向けになって生検部位を圧迫するように求められます。その後、外出して日常生活を送り、気が向いたらすぐに通常の活動に戻ることができます。
静脈内鎮静剤を使用している場合は、回復エリアに連れて行かれます。誰かに家まで送ってもらい、24時間ゆっくり過ごすように計画しましょう。
骨髄検査後 1 週間以上、いくらかの圧痛を感じることがあります。アセトアミノフェン(タイレノールなど)などの鎮痛剤の服用について医師に相談してください。
包帯を着用し、24 時間乾燥した状態に保ちます。シャワーを浴びたり、入浴したり、泳いだり、温水浴槽を使用したりしないでください。24時間後、そのエリアを濡れても大丈夫です。
次のような場合は医師に相談してください。
・包帯から染み出る出血、または直接圧迫しても止まらない出血
・持続的な発熱
・痛みや不快感の悪化
・施術部位の腫れ
・処置部位の発赤または排膿の増加
・出血や不快感を最小限に抑えるために、1 ~ 2 日間は激しい活動や運動を避けてください。幹細胞治療がパーキンソン病に治療効果を発揮する原理
静脈内に幹細胞を投与することで、幹細胞が血管内を移動しパーキンソン病で変化した脳に到達することが出来ます。それにより変化した神経細胞を幹細胞が分化した健康な細胞と置き換えることが出来、ドーパミンの放出する細胞になり、治療することが可能になります。また、静脈内投与された骨髄幹細胞は、炎症を抑える物質を増加させると報告されており、神経細胞が病気の進行で炎症反応することを抑制するメリットもあります。それらが相互に働くことで、幹細胞治療は効果が発揮されることが分かっています。
パーキンソン病に対する幹細胞治療のエビデンス、医学研究、医学論文の紹介
パーキンソン病とは、ドーパミンと呼ばれる快感や多幸感を感じることや、運動調節を行うホルモンの分泌が少なくなり、無動、固縮、振戦といったパーキンソン病特有の運動症状を生じる病気です。パーキンソン病になると、脳の中脳にある黒質緻密部という部位のドーパミンを放出する神経の細胞が不可逆的に変化してしまい、その機能を失い、次第に行動を習慣化したり、行動の組み合わせや順番を企画したり、戦略を練ったりする働きを失います。そのためパーキンソン病でドーパミンが少なくなると、歩こうと思ってもどういう順番に筋肉を動かしたらいいかわからなくなってしまい、体がすくんだり震えたりします。また、物覚えが悪くなったり、集中力、注意力も失われます
パーキンソン病は、加齢や遺伝子とも関連し、年をとると誰でもパーキンソン病になる可能性があります。そこで、パーキンソン病には、個別の、かつ早期の治療が必要になります。そのような状況下で、役立つのは自身の幹細胞を用いた治療なのです。幹細胞を注入することで、病気で変化した部位に到達した幹細胞はドーパミンを放出する細胞に置き換わり、ドーパミンの放出量を増やし、パーキンソン病を治療します。
以下、幹細胞が神経を培養する培地で、次々と分裂するのを観察した実験結果です。
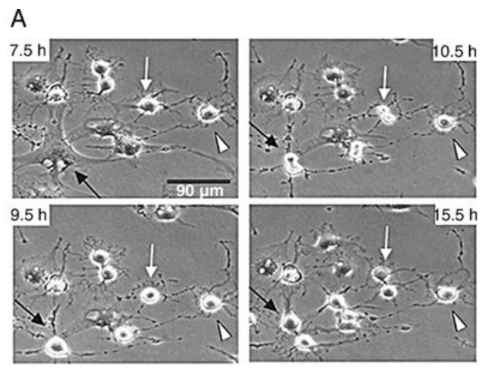
A:培地に幹細胞を注入して7.5時間、9.5時間、10.5時間、15.5時間後の結果です。
図から分かる通り、幹細胞は神経細胞に分化する事が出来ますでは、どのようにして静脈内投与された幹細胞は脳に到達するのでしょうか。ここで、パーキンソン病に幹細胞治療を行い、静脈内投与した幹細胞が脳に到達する事を証明した研究論文を紹介いたします。
この研究では、24匹の雌のラットに雄の骨髄幹細胞を静脈内投与し、SRY遺伝子という雄に特有の遺伝子が、雌ラットの脳組織に到達したことをPCRによって評価しました。故に骨髄幹細胞は、静脈内投与で脳に到達することが示されました。以下、実験結果です。
脳組織におけるPCR結果(SRY遺伝子が存在すると、バンドが出現します)
1.卵巣を切除された幹細胞注入していない群2.幹細胞を注入したパーキンソン病の群
結果として、雄の骨髄に由来するSRY遺伝子が、静脈内投与されたことで、雌の脳内に到達したことを示しました。以上の結果から、静脈内投与された幹細胞は、脳に到達できることが分かりました。
では、幹細胞治療はどのようにしてパーキンソン病を治療するのでしょうか。その効果を研究し発表した論文について、以下紹介します。マウスを4つのグループに分け、レボドパ(一般的なパーキンソン病の治療薬)と造血幹細胞の治療効果を調べました。グループ分けは以下の通りです。①生理食塩水を注入する群②MPTP注射でパーキンソン病モデルを作った群③パーキンソン病モデルマウスにレボドパを注入する群④静脈内投与でCD34+造血幹細胞を7日間注入する群。注入は7日間連続で行い、その後5週間観察しました。結果として、レボドパやカルビドパは造血幹細胞と同様にパーキンソン病の運動障害を改善しましたが、造血幹細胞は運動障害だけでなく、失った神経細胞を復元し根本的に治療効果を期待できることから、標準治療薬であるレボドパよりも効果が優れていることが判明しました。
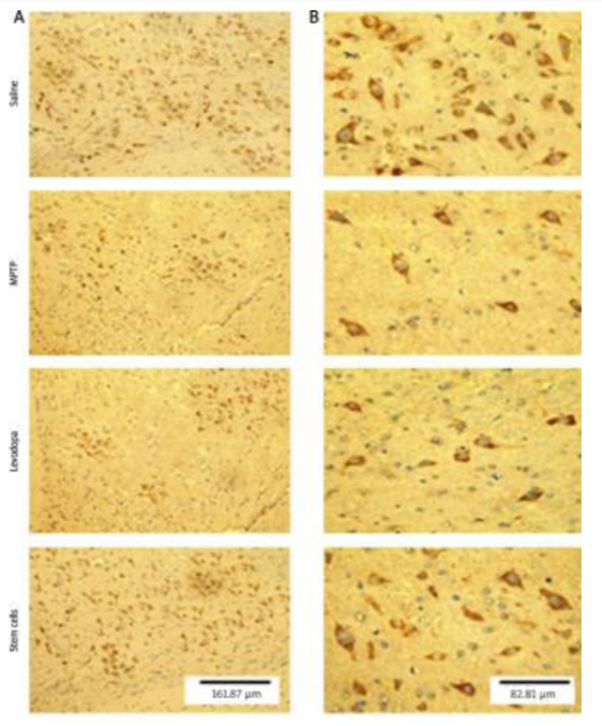
Saline:生理食塩水注入群
MPTP:注射によりパーキンソン病を作り出した群
Levodopa:パーキンソン病群にレボドパを注入した群
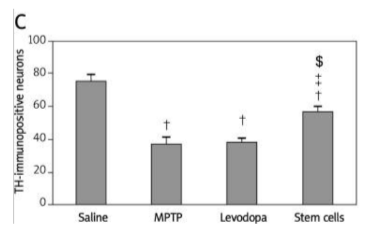
Stem cells:パーキンソン病群に造血幹細胞を注入した群A Bともに、実験グループの黒質におけるチロシンヒドロキシラーゼ(TH)免疫染色。
生理食塩水群では、黒質緻密部(SNpc)に豊富なTH免疫陽性ニューロンが認められました。MPTPグループは、SNpcでTH免疫陽性ニューロンで顕著に喪失しているのが分かりました。レボドパ群は、MPTP群と同様にSNpcでTH免疫陽性ニューロンの顕著な喪失を示しました。幹細胞群は、SNpcで生理食塩水群同様のTH免疫陽性ニューロンの顕著な増加を示しました。また、以下の通り、レボドパと比べ幹細胞は免疫陽性の神経細胞を増やすことも分かりました。つまり、対症療法であるレボドパと違い、幹細胞は失った神経細胞を再生させることが示されました。
以下、研究結果です。パーキンソン病はMPTP注射によって再現されました。
Saline:生理食塩水注入群MPTP:注射によりパーキンソン病を作り出した群
Levodopa:パーキンソン病群にレボドパを注入した群
Stem cells:パーキンソン病群に造血幹細胞を注入した群
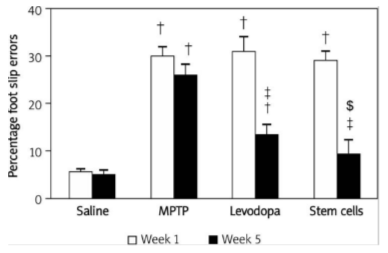
このグラフは、グリッドウォーキングテストの実験による足のずれの割合を評価しました。
結果として、MPTP群と比較し、レボドパと幹細胞注入群は足のずれ(スリップ)の割合が減少しました。また、グラフから分かる通り、レボドパよりも幹細胞は足のずれがより少ないことが読み取れました。故に、幹細胞注入群の結果は、レボドパ注入群より臨床的な改善度合いが優れていることが分かりました。
以上の結果から、標準治療薬であるレボドパよりも、幹細胞治療の方が、よりパーキンソン病の治療に効果的であることが分かりました。幹細胞治療で期待できる体内の効果
1、パーキンソン病により変化してしまった神経細胞を、幹細胞を静脈内投与する事で、正常な神経細胞に置き換える事が可能です。静脈内投与である為、大がかりな手術も必要なく、数回の通院で、または往診で治療することが出来ます。また、幹細胞には炎症を抑える作用もあり、神経細胞が変性してしまうことを根本的に防ぐことも出来ます。将来的なパーキンソン病の進行を遅くすることができます
2、パーキンソン病に合併すると言われている、うつ病や睡眠障害など、2時的な症状を緩和することができます
パーキンソン病の一般的な治療内容
病気の進行そのものを止める治療法は現在までのところ開発されておらず、現在では、主にドパミンを補充する事で症状を軽くする対症療法が行われています。症状の程度に合わせて適切な薬物療法や手術療法を選択します。
薬物療法
パーキンソン病の治療薬はL-dopa(レボドパ)とドパミンアゴニストが主に使われています。レボドパはドパミンの原料であり、脳内に入るとドパミンに直接変換されて減少していたドパミンを補い作用します。ドパミンアゴニストは、化学的に合成されたドパミンに似た物質です。早期における単独の服用は、レボドパと比べると有用とは言えません。また心臓弁膜症の問題が指摘されており、現在のところ、第一選択薬はレボドパです。
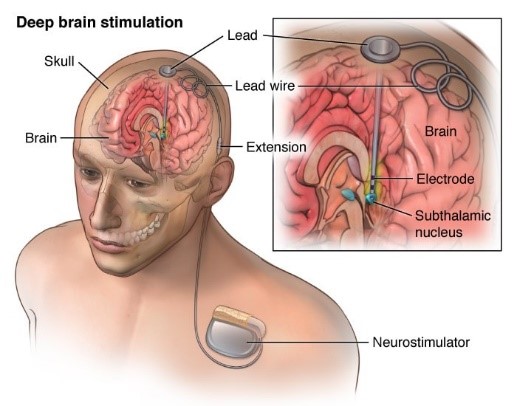
手術療法
パーキンソン病における、保険適応の手術として、脳深部刺激療法があります。脳深部刺激療法とは、脳に電極を埋め込み、直接電気刺激を与える事でパーキンソン病の症状を抑える治療です。具体的には、視床下核や淡蒼球内節という脳の深い場所を刺激します。現在はこの方法が最も一般的な手術方法です。
既存の治療と一般的な治療と比較したメリット
パーキンソン病の一般的な治療はレボドパの内服です。レボドパの内服は対症療法であり、根本的に病気を治す治療ではありません。また、病気が進行する事でレボドパと反応する神経細胞自体の数が減り、効きが悪くなるともいわれています。対して、幹細胞治療は変化してしまった神経細胞を正常な細胞に置き換えることが出来、炎症反応も抑制する事から、根本的に病気を治療する手段と言えます。静脈内投与である為、比較的簡易に行うことも出来、画期的な治療方法と言えるでしょう。
幹細胞治療の流れ
当院での治療の流れを説明します。大まかな流れとして、まず患者さんの骨髄を採取して、静脈に点滴で幹細胞を移植します。1回治療を行い、3か月後に治療効果を判定し、次回以降の治療を決定します。患者さんの病気の状況次第で臨機応変に対応いたします。
ここで、骨髄幹細胞を取る際の方法として、骨髄穿刺と脊髄穿刺を混同している患者さんが多く見受けられます。
実際に期待できる症状の改善の例
- レボドパを投与しなくても済むようになりました
- 運動機能が改善しました
- 両腕を正常に振ることが出来るようになりました
- 自力で日常生活を送れるようになりました
- 流暢に話せるようになりました
- 記憶力が向上し、より持続するようになりました
- うつ病が治った
- レボドパ(L-DOPA)誘発性ジスキネジアが治った
実際にウクライナの幹細胞治療センターで、幹細胞によりパーキンソン病を治療することで得られる効果を以下の通り報告しています。- I期〜III期では、こわばりの改善、歩行中の揺れが減少します。
- IV期では、心臓や肺や腸などの臓器の機能が改善します
- 睡眠の質が改善します
- 痙性と振戦症候群が減少します
- 精神的感情の改善をもたらします
- ポジティブな感情を持つようになります
- 思考力が向上し、より表現力豊かで理解しやすくなります。
パーキンソン病について、もっと詳しく知りたい方は、以下をご覧ください。
1.パーキンソン病の歴史
1817年、イギリスのJames Parkinson医師により最初に発見された。その後、1888年、Parkinson医師の仕事が遅ればせながら評価され、パーキンソン病と呼ばれるようになりました。1912年Friedrich Heinrich Lewyはパーキンソン病の目印と言えるレビー小体を発見し、1919年、パーキンソン病患者は、中脳の黒質部位において神経が脱落していることを記載しました。また、重要な発見として、その後ノーベル賞を受賞するスウェーデンのArvid CarlssonらによるL-dopaの発見があります。L-dopaは中枢神経におけるドパミンの不足を補い、パーキンソン病における運動症状の多くを劇的に改善し、パーキンソン病の患者さんに貢献しているすばらしい薬剤です。L-dopaは1913年には既に作られていましたが、1960年代以降に実際にL-dopaを使った実験、試験が始まり、その効果が明らかになりました。
2.パーキンソン病の病理
パーキンソン病の病理について説明いたします。以下、日本神経病理学会において、弘前大学医学部脳神経血管病態研究施設の若林孝一先生によって書かれた記事を引用させていただきます。
パーキンソン病は、脳の表面には病的な変化は見られませんが、脳幹の内側に特徴的な変化が見られます。正常な大人の脳では、中脳の黒質という場所と橋の青班核という場所が黒く見られます。一方、パーキンソン病患者の脳では、黒質と青班核は黒褐色の色を失っています。理由として、黒質と青班核が黒く見えるのは、神経細胞が神経メラニンという色素を持つからであり、パーキンソン病の患者はメラニンを持った神経細胞が多く脱落しているため、黒質と青班核の色が淡く見えます。ここで、黒質のメラニン神経細胞はドーパミンという神経伝達物質を含み、青班核の神経細胞はノルアドレナリンという神経伝達物質を含んでいます。故に、パーキンソン病の患者の脳の中ではこれらの神経伝達物質が減少していることで、運動障害が生じるのです。
また、もう一つ顕著な特徴として、パーキンソン病の患者の黒質と青班核では、神経細胞に円形で周囲が白く抜けて見えるレビー小体が見られます。パーキンソン病では、中枢神経系における自律神経核や末梢自律神経核にレビー小体が出現するため、自律神経障害が生じるのです。
3.パーキンソン病の病態
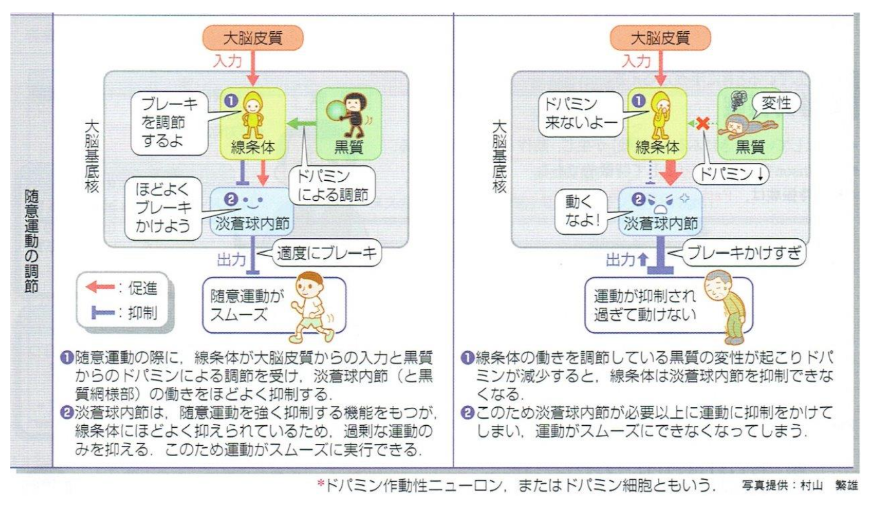
パーキンソン病は、脳にある大脳基底核における異常で起こります。正常では、大脳基底核の出力はGABAという抑制性の物質で、運動が調節されていますが、パーキンソン病の患者では、大脳基底核の黒質からのドパミンという物質が正常に出力されなくなり、その刺激を受けて調節していた機構が破綻します。線条体という部分は、抑制性のブレーキをかける調節を担っています。つまり、黒質の異常で線条体にブレーキをかける指令が来なくなることで、線条体からの淡蒼球内節という部位に抑制性の司令を出すことが出来なくなります。淡蒼球内節は抑制性の司令を運動に働きかけるため、ブレーキの利かなくなった淡蒼球内節は過度に運動を抑制し、パーキンソン病特有の運動障害へと導くのです。
画像出典:「病気がみえる 〈vol.7〉 脳・神経」(医療情報科学研究所)
4.パーキンソン病の病因
パーキンソン病ではα-シヌクレインというタンパク質が異常に蓄積することにより、中脳の黒質の神経細胞が少しずつ減少し、その機能が失われてくると考えられています。それにより黒質とつながっている線条体のドーパミンの量が欠乏し、パーキンソン病の症状が現れます。発病のきっかけについてはまだはっきりと分かっておらず、遺伝的要因に神経毒などの環境因子が加わっておこると考えられています。
パーキンソン病の原因遺伝子は以下の通りです
- 孤発性パーキンソン病:α-シヌクレインタンパク質によるプロテアソームでの分解が阻害される
- 若年性パーキンソン病:遺伝子の変異により膜蛋白質のプロテアソームでの分解が阻害される。主な症状は寡動で、 レビー小体は見られず、40歳以下でも発症するとされています。
- 家族性パーキンソン病:遺伝子による。 パーキンが蛋白質分解に関わるユビキチンリガーゼの活性が無い事で分類できます。また、患者全体の5-10%が家族性パーキンソン病と言われています。
5.パーキンソン病の疫学
パーキンソン病の罹患率は概ね14~19人/10万人・年、有病率は概ね100~300人/10万人と推定されています。年齢と共に患者数は増える事が知られており、65歳以上に限定すると、罹患率は概ね10倍の160人/10万人・年、有病率も950人/10万人程度と高い数値を示す一方で、40歳未満での罹患率は極めて低く、概ね10万人・年あたり1人未満であると推計されています。平均寿命が伸びていることで高齢者は増加しているため、必然的にパーキンソン病の罹患率と有病率は年々増加していると推定されます。また、罹患率は女性より男性の方が高いという報告が多いですが、有病率については性差がないとする報告が多いです。これは、女性より男性は、平均寿命が短いことに起因しているからと考えられます。
6.パーキンソン病の症状
パーキンソン病の主要症状は以下の4つです。
- ①振戦:ふるえる事。特徴として、安静時に手や足や顎が震えだす安静時振戦があります。最初に起こる症状として最も多い。痛みを伴う場合もあります。
- ②固縮:力を抜いた状態で関節が固くなり、他人が動かす時にも抵抗がある状態です。
- ③寡動:動作が遅くなる事です。動作の開始が困難になることで起こります。例えばまばたきが少なくなり、表情が乏しくなる、言葉は単調で低くなる特徴があります。
- ④姿勢反射障害:バランスを崩しそうになった時の反射が弱くなり、転びやすくなります。
7.パーキンソン病の診断
以下、引用
引用元
1.パーキンソニズムがある。※1
2.脳CT又はMRIに特異的異常がない。※2
3.パーキンソニズムを起こす薬物・毒物への曝露がない。
4.抗パーキンソン病薬にてパーキンソニズムに改善がみられる。※3
以上4項目を満たした場合、パーキンソン病と診断する(Definite)。
なお、1、2、3は満たすが、薬物反応を未検討の症例は、パーキンソン病疑い症例(Probable)とする。
※1.パーキンソニズムの定義は、次のいずれかに該当する場合とする。
(1)典型的な左右差のある安静時振戦(4~6Hz)がある。
(2)歯車様強剛、動作緩慢、姿勢反射障害のうち2つ以上が存在する。
※2.脳CT又はMRIにおける特異的異常とは、多発脳梗塞、被殻萎縮、脳幹萎縮、著明な脳室拡大、著明な大脳萎縮など他の原因によるパーキンソニズムであることを明らかに示す所見の存在をいう。
※3.薬物に対する反応はできるだけドパミン受容体刺激薬またはL-dopa 製剤により判定することが望ましい。
<重症度分類>
Hoehn-Yahr重症度分類3度以上かつ生活機能障害度2度以上を対象とする。
Hoehn-Yahr重症度分類0度 パーキンソニズムなし
1度 一側性パーキンソニズム
2度 両側性パーキンソニズム
3度 軽~中等度パーキンソニズム。姿勢反射障害あり。日常生活に介助不要
4度 高度障害を示すが、歩行は介助なしにどうにか可能
5度 介助なしにはベッド又は車椅子生活生活機能障害度
1度 日常生活、通院にほとんど介助を要しない。
2度 日常生活、通院に部分的介助を要する。
3度 日常生活に全面的介助を要し、独立では歩行起立不能。8.パーキンソン病の予後
パーキンソン病自体は進行性の病気ですが、比較的緩やかに進行し、発症から10~15年は独立した日常生活を送ることが可能です。また、発症から15~20年で寝たきりとなり介助を必要とします。しかし、他の進行性疾患と比較して予後は決して悪くなく、平均余命は一般より2~3年短いだけと言われています。パーキンソン病における治療効果には個人差がありますが、根気よく治療を続けることで、発症後長期間にわたって社会生活を送ることも可能です。